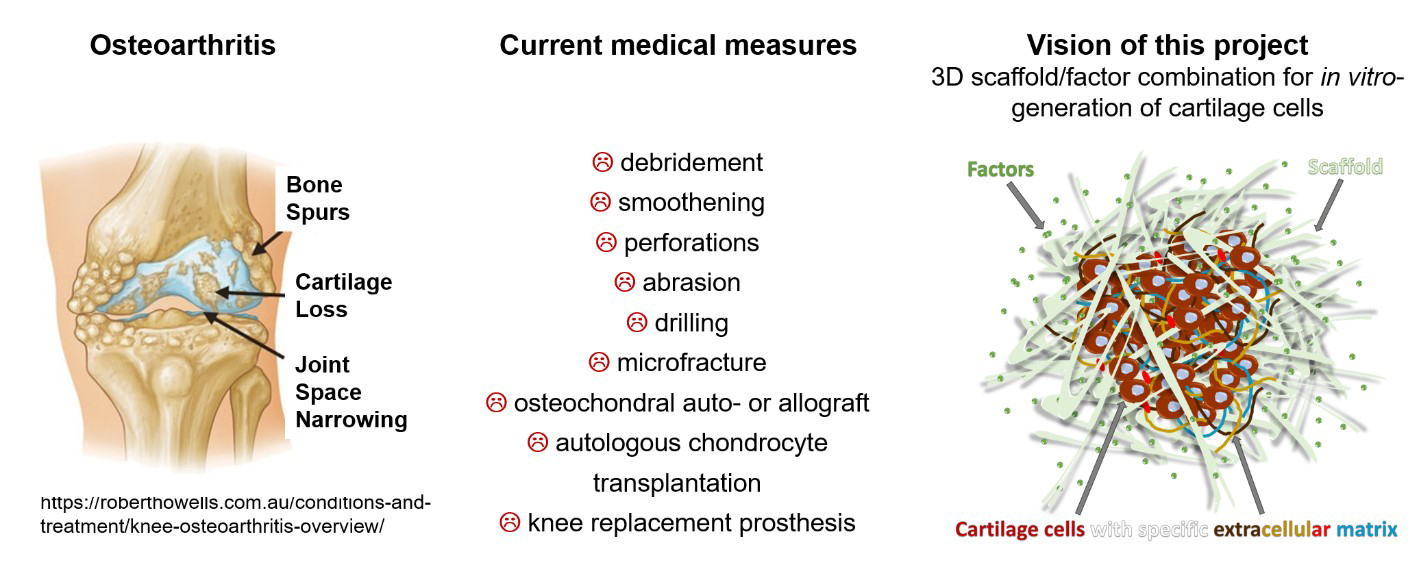
Knorpel regeneriert sich aufgrund einer geringen Anzahl von Blutgefäßen und Nerven kaum. Kürzlich starteten wir in ein Projekt, in dem wir nach innovativen Lösungen auf Basis neuartiger Biomaterialien und neuartiger niedermolekularer Wirkstoffe suchen. Dieses Projekt führen wir gemeinsam mit Prof. Dorothea Brüggemann, Bremen, und Prof. Oliver Plettenburg, Hannover, durch.

Förderung seit 2015
Ansprechpartnerin: Prof. Dr. rer. nat. Andrea Hoffmann
Aktuelle Prothesenhände auf Basis von Roboterfunktionen sind immer noch sehr teuer, technisch viel zu anfällig, und so gut wie nicht intuitiv steuerbar. Eine technisch breite Anwendung in der Armprothetik haben sie aus diesen Gründen bisweilen nicht finden können. In der Regel sind Armprothesen entweder nur kosmetische Ebenbilder der verlorenen Extremität oder sie bieten im Vergleich zur menschlichen Hand nur stark vereinfachte Funktionen.
Um das zu ändern sollen in dem Forschungsprojekt "Softpro - Synergy-based Open-source Foundations and Technologies for Prosthetics and Rehabilitation" verfügbare Robotertechnologien in einem offenen Exzellenz-Netzwerk in Europa zusammengeführt und weiterentwickelt werden. Es wird mit € 7,4 Millionen aus dem Forschungs- und Innovationsprogramm „Horizont 2020“ der Europäischen Union gefördert.
Die sechs tragenden Säulen des Forschungsprojekts bilden dabei sensomotorische Synergien aus der Neurowissenschaft, die Mensch-Roboter-Interaktion aus der Robotertechnologie, die funktionelle Vereinfachung von Alltagsbewegungen der Hand für ihre Prothetik, neue Strategien zur Beurteilung des Behandlungsfortschritts von armamputierten Patienten, der Aufbau gemeinsam nutzbarer Open-Source Quellen für die Zusammenführung des Know-Hows von Entwicklern und Nutzern, sowie eine enge Verzahnung von Forschungszentren mit klinischen Institutionen und der Industrie.
Förderung seit 2016
Ansprechpartner: Dr. Eike Jakubowitz
Homepage: http://www.softpro.eu/

Motivation: Fehlstellungen der Knieachse in der Frontalebene führen zu einer übermäßigen einseitigen Belastung des Knies und stehen im Zusammenhang mit einer erhöhten Degeneration des Gelenkkompartiments. Eine effiziente Therapie ist die Wachstumslenkung bei bestehendem Restwachstum des Patienten. Allerdings tritt bei dieser Behandlung häufig ein Rebound-Effekt (Wiederauftreten der Fehlstellung) nach der Entfernung des Implantats auf. Die Ursachen dieses Effektes sind noch unzureichend erforscht. Somit existieren keine einheitlichen Vorgaben für den optimalen Zeitpunkt für das chirurgische Entfernen des Implantats. Dieser Zeitpunkt ist aber entscheidend für den langfristigen Erfolg der axialen Korrekturen. Zudem basiert die Indikation für die Implantatentfernung auf statischen Messungen im Stand, die nicht die tatsächliche Belastungssituation und die individuellen Kompensationsmechanismen während des Gehens repräsentieren.Ziel: Das Ziel der Studie ist es, den Einfluss der dynamischen Belastung beim Gehen auf den Rebound-Effekt nach einer operativen Wachstumslenkung mit Zuggurtungs-Platten zu untersuchen.Methoden: Die Ganganalyse und die Röntgenaufnahmen im Stand werden am Tag vor der Implantation und Explantation der Platten durchgeführt. Um die Rebound-Effekte zu analysieren, wird eine nicht-invasive Ganganalyse 6 und 12 Monate nach der Explantation durchgeführt. Die tägliche kumulative Last wird mit Hilfe eines Aktivitätsmessers bestimmt. Darüber hinaus werden Mehrkörpersimulationen durchgeführt, um die Kniekontaktkräfte unter Einfluss der wirkenden Beinmuskulatur zu bestimmen und um diese mit den Ergebnissen aus der Ganganalyse vergleichen zu können. Teilnehmer: 142 Kinder mit idiopathischen Varus- oder Valgus-Beinfehlstellungen und 60 normal entwickelte Kinder als Kontrollgruppe im gleichen Altersbereich. Zeitrahmen: Die voraussichtliche Dauer beträgt 3 Jahre. Innerhalb der ersten sechs Quartale werden die Patienten sowie die Kontrollgruppe rekrutiert. Die erwartete Zeit bis zur Achsenkorrektur durch Wachstumslenkung beträgt im Durchschnitt 12 Monate, das Follow-up nach der Entfernung der Platten beträgt 6 und 12 Monate.Erwartete Ergebnisse: Nach dem aktuellen Algorithmus zum Entfernen der Hardware, der bislang auf statischen Messungen basiert, werden nach der Explantation nicht alle Patienten eine natürliche Belastung im Knie zeigen. Da sich die Lastsituation auf den Knochenumbau auswirkt, könnte eine unphysiologische Belastung den Rebound-Effekt verstärken. Die Ergebnisse dieser Studie könnten erstmalig Einblicke in die mechanische Integrität von Knochen und Muskeln während und nach der Wachstumslenkung zeigen. Diese Erkenntnisse könnten zu einer Verbesserung des Behandlungsalgorithmus bei der Wachstumslenkung führen
Förderung seit 2018
Ansprechpartner: Dr. Eike Jakubowitz
Patienten werden nach einer Amputation seit annähernd einem Jahrhundert mit der sogenannten Schafttechnik versorgt. Trotz fortlaufender Entwicklung in der Prothetik kann es zu Komplikationen beim Tragen der Prothese kommen. In Extremfällen können die Patienten mit Schafttechnik nicht mobilisiert werden. Eine Alternative bietet hier die osseointegrierten Prothesenverankerung. Dabei wird ein Implantat in den verbliebenen Femur eingebracht und am Stumpfende durch die Haut nach außen geführt. Die osseointegrierte Prothesenverankerung ersetzt den Schaft und es entsteht eine direkte Verbindung zwischen dem Prothesenbein und dem muskuloskelettalen Bewegungsapparat. Mit einer Amputation geht Muskelvolumen verloren, was zu einem Ungleichgewicht der Muskulatur führt. Dies wird häufig durch eine stärkere Nutzung der kontralateralen Seite ausgeglichen, was die degenerative Veränderung der Gelenke begünstigt. So konnte ein signifikanter Zusammenhang zwischen einer Amputation und einem erhöhten Risiko einer Gonarthrose des kontralateralen Beins nachgewiesen werden.
Aufbauend auf eigenen Vorarbeiten wird ein patientenspezifisches Mehrkörpermodell vom muskuloskelettalen Bewegungsapparat der Oberschenkelamputierten entwickelt. Dabei sollen die verschiedenen Versorgungskonzepte, die der Schafttechnik und der osseointegrierten Prothesenverankerung, berücksichtigt werden. Darüber hinaus beinhaltet das Modell die besondere Muskelund Knochensituation und soll neben der Kontaktkraft die Muskelkräfte während alltäglicher Aktivitäten, wie z.B. Gehen in der Ebene und Treppensteigen, bestimmen. Geplant ist der Einsatz von Bildgebung, Ganganalyse und Mehrköpersimulation.
Ziel des Projekts ist es, den Effekt einer osseointegrierten Prothesenversorgung im Vergleich zu konventionellen Versorgungen auf Gangbild und Gelenkbelastungen zu untersuchen. Es sollen zwei Arbeitshypothesen geprüft werden:
1a) Die Patienten mit einer Schaftversorgung weisen verglichen mit gesunden Probanden ein Gangbild auf, welches zu einer erhöhten Belastung im kontralateralen Hüftgelenk führt.
1b) Die Patienten mit einer osseointegrierten Prothesenverankerung weisen verglichen mit gesunden Probanden ein Gangbild auf, welches zu einer erhöhten Belastung im kontralateralen Hüftgelenk führt.
2) Patienten, die mit einer osseointegrierten Prothesenverankerung versorgt sind, weisen ein symmetrischeres Gangbild auf als Patienten, die mit der konventionellen Schafttechnik versorgt sind und haben eine geringere Belastung im Hüftgelenk.
Zusätzlich sollen Verfahren zur Stumpfgestaltung mit dem klinischen Partner hinterfragt und optimiert werden. Daraus folgend soll ein Oberschenkelstumpf modellhaft erarbeitet werden, der optimierte Muskelansätze zur Energieaufwandsreduzierung aufweist. Langfristig ließe sich somit die Lebensqualität von betroffenen Patienten steigern und erhalten, weil z.B. die Entstehung von Arthrose bedingt durch eine erhöhte Belastung des kontralatralen Hüftgelenks abgeklärt werden kann.
Förderung seit 2017
Ansprechpartner: Dr. Bastian Welke
Im Rahmen des vorliegenden DFG-Neuantrages sollen die Mechanismen und Funktionen einzelner Gelenkstrukturen des Knies im Bezug zum Weichteilbalancing anhand von in-vitro Versuchen erforscht und mit Hilfe von Computer-Simulationen ergänzt werden. Aufbauend auf bestehende Daten zur Stabilität, Steifigkeit und Weichteilhemmung einzelner Strukturen des Kniegelenkes aus der gegenwärtigen Literatur soll eine optimale, systematische Reihenfolge des Weichteil-Release erarbeitet und objektive Zielparameter des Weichteilbalancings bestimmt werden. Die Erkenntnisse aus der Literatur sollen durch strukturierte Geweberesektionsversuchen am Kniepräparat gefolgt Steifigkeitsuntersuchungen am Roboter ergänzt werden. Die aus der Literatur und den Experimenten gesammelten Informationen sollen zudem als Grundlage für die Entwicklung eines umfassenden muskuloskelettalen Mehrkörpermodells des Knies genutzt werden, mit dessen Unterstützung weitere Vorgehensweisen zum Weichteilbalancing im Rahmen des Projektes projiziert werden können. Dieses Projekt legt den Grundstein für eine modellbasierte, patientenspezifische Simulation des Soft-tissue-balancings aus dem ein Planungswerkzeug für die Knie-TEP in Folgeprojekten entwickelt werden kann. Dieses kann den Operateur dann bereits bei der OP-Planung mit Hilfe von automatisierten Mehrkörpersimulationen bezüglich des Weichgewebe-Releases mit Vorschlägen unterstützen und so zur Objektivierung des Weichteilbalancings beitragen.
Förderung seit 2015
Ansprechpartner: Dipl.-Ing. Dennis Nebel

Im Rahmen des vorliegenden DFG-Neuantrages sollen die Mechanismen und Funktionen einzelner Gelenkstrukturen des Knies im Bezug zum Weichteilbalancing anhand von in-vitro Versuchen erforscht und mit Hilfe von Computer-Simulationen ergänzt werden. Aufbauend auf bestehende Daten zur Stabilität, Steifigkeit und Weichteilhemmung einzelner Strukturen des Kniegelenkes aus der gegenwärtigen Literatur soll eine optimale, systematische Reihenfolge des Weichteil-Release erarbeitet und objektive Zielparameter des Weichteilbalancings bestimmt werden. Die Erkenntnisse aus der Literatur sollen durch strukturierte Geweberesektionsversuchen am Kniepräparat gefolgt Steifigkeitsuntersuchungen am Roboter ergänzt werden. Die aus der Literatur und den Experimenten gesammelten Informationen sollen zudem als Grundlage für die Entwicklung eines umfassenden muskuloskelettalen Mehrkörpermodells des Knies genutzt werden, mit dessen Unterstützung weitere Vorgehensweisen zum Weichteilbalancing im Rahmen des Projektes projiziert werden können. Dieses Projekt legt den Grundstein für eine modellbasierte, patientenspezifische Simulation des Soft-tissue-balancings aus dem ein Planungswerkzeug für die Knie-TEP in Folgeprojekten entwickelt werden kann. Dieses kann den Operateur dann bereits bei der OP-Planung mit Hilfe von automatisierten Mehrkörpersimulationen bezüglich des Weichgewebe-Releases mit Vorschlägen unterstützen und so zur Objektivierung des Weichteilbalancings beitragen.
Förderung seit 2015
Ansprechpartner: Dipl.-Ing. Dennis Nebel
Die Implantation einer inversen Schultergelenksprothese (ISP) ist als effektives Operationsverfahren zur Verbesserung der aktiven Schultergelenksbeweglichkeit und Schmerzreduktion bei Patienten mit einer Defektarthropathie etabliert. Allerdings kommt es aufgrund der defizitären muskulären Stabilisatoren bei einem erheblichen Anteil der Patienten zu einer postoperativen Prothesenluxation. Als Ursache für eine Instabilität der Schulter oder einem unzureichenden Bewegungsumfang nach Implantation einer ISP lassen sich potentielle Einflussfaktoren sowohl in der Ausrichtung der Prothesen-Komponenten als auch in der zugrunde liegenden Pathologie des Patienten, einem chronischen Rotatorenmanschettendefekt, begründen, der durch die Implantation nicht ursächlich behoben wird. Ein Kernproblem bei der medizinischen Versorgung von Patienten mit einer ISP bei einer residualen Rotatorenmanschette liegt in der mangelnden Informationslage bezüglich des vom Schädigungsmuster abhängigen Risikos zur Instabilität nach der Versorgung. Obwohl eine operative Versorgung von Patienten mit einer ISP gegenüber der Versorgung mit einer anatomischen Schulterprothese gute Ergebnisse liefert, fehlen dem Operateur noch immer Informationen über das optimale Weichteilmanagement bei der Behandlung von Patienten mit einer defizitären Rotatorenmanschette, um ein Maximum an Stabilität und Bewegungsumfang zu erzielen. Die zwei Hauptziele des vorliegenden Forschungsprojektes sind daher,
1. die Rolle der gelenkübergreifenden Weichteilspannung und insbesondere den Effekt einzelner muskulo-tendinöser Stabilisatoren auf die Stabilität der Schulter vor und nach Implantation einer inversen Schultergelenksprothese biomechanisch zu untersuchen.
2. das optimale Weichteilmanagement in Abhängigkeit vom patienten-individuellen Schädigungsmuster der muskulo-tendinösen Stabilisatoren zu ermitteln, um eine optimale Stabilität des Gelenkes sowie einen maximalen Bewegungsumfang nach einer prothetischen Versorgung zu erzielen.
Förderung seit 2016
Ansprechpartner: Dipl.-Ing. Dennis Nebel

